Как избавиться от запора
Запор, или констипация, — одно из самых распространённых нарушений работы желудочно-кишечного тракта, которое негативно сказывается на качестве жизни и может быть сигналом глубинных сбоев в работе организма. В этом материале мы расскажем всё, что нужно знать об этом состоянии: как оно появляется и развивается, что может стать причиной, чем запоры могут быть опасны и как наладить стул.

Что такое запор
Запор — функциональное расстройство работы кишечника, при котором нарушается регулярность, консистенция или процесс опорожнения.
Согласно международным рекомендациям, диагноз устанавливают, если человек испытывает не менее двух из следующих симптомов на протяжении не менее 3 месяцев:
- дефекация реже 3 раз в неделю;
- чрезмерные усилия при опорожнении (натуживание, помощь рукой);
- сухой, плотный стул, напоминающий «овечьи шарики» (типы 1–2 по классификации Бристольской шкалы формы стула);
- чувство неполного опорожнения или блокировки каловых масс.
Нормальный стул имеет коричневый цвет и мягкую консистенцию, по форме напоминает колбаску. Норма дефекации — от 3 раз в день до 1 раза в 3 дня.
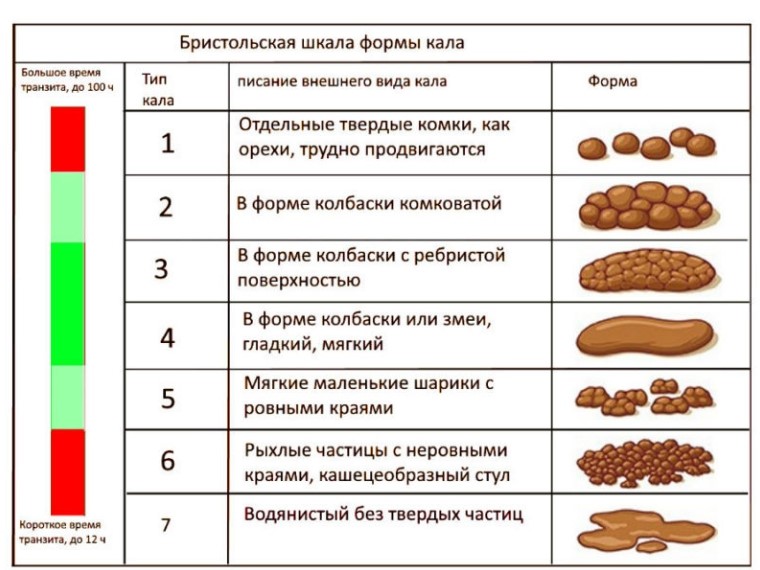
Запор — одна из самых распространённых проблем ЖКТ. По данным ВОЗ, до 35% взрослых сталкиваются с этим состоянием. Женщины страдают запорами в 2–3 раза чаще мужчин, что связано с анатомическими особенностями тазового дна, гормональными колебаниями, а также диетами и ограничениями в питании. Состояние особенно распространено у людей старше 60 лет.
Причины задержки стула
Проблемы с дефекацией у взрослых могут возникать из-за множества факторов. Рассмотрим подробнее основные причины запора — как функциональные, обусловленные образом жизни и привычками, так и патологические.
Неправильное питание
Современный образ жизни и особенности питания становятся ключевыми факторами, нарушающими работу кишечника.
Клетчатка, содержащаяся в овощах, фруктах и цельнозерновых крупах, играет несколько ролей:
- увеличивает объём каловых масс, стимулируя перистальтику;
- размягчает стул и способствует его мягкому выведению;
- служит пищей для полезных бактерий, продуцирующих короткоцепочечные жирные кислоты, необходимые для здоровья слизистой оболочки кишечника.
Однако в рационе большинства взрослых её критически не хватает, что и приводит к тому, что кал становится плотным, сухим, трудно выводимым.
Проблему усугубляет недостаток жидкости: при потреблении менее 1,5 л воды в день кишечник забирает воду из каловых масс, делая их ещё более сухими. Особенно это критично для пожилых людей, чей организм чувствителен к обезвоживанию из-за снижения жажды и замедленного метаболизма.
Запоры могут провоцировать и современные тренды: низкоуглеводные диеты, исключение овощей, увлечение протеиновыми коктейлями. Кетогенная диета, богатая жирами и белками, но бедная клетчаткой, снижает частоту дефекаций из-за недостатка растительных волокон; то же самое происходит при белковой диете, злоупотреблении молочными продуктами, особенно сыром и молоком. Даже здоровые перекусы — сухофрукты без кожуры, бананы, шоколад — могут усугубить ситуацию, если их не уравновесить клетчаткой из зелени, бобовых и свежих фруктов.
Недостаток движения
Перистальтика — это волнообразные сокращения мышц кишечника, которые продвигают пищу по ЖКТ. Она напрямую зависит от общей двигательной активности:
- физические нагрузки, будь то занятие спортом или просто ходьба, улучшают кровообращение в брюшной полости, ускоряют обмен веществ и снижают время прохождения пищи через кишечник;
- вертикальное положение тела помогает кишечнику естественно сокращаться, в то время как сидячая поза создает блокаду для каловых масс.
Долгие часы в сидячем положении замедляют моторику кишечника, а отсутствие физической активности приводит к ослаблению мышц тазового дна, из-за чего сокращения кишечника становятся более вялыми. В группе риска офисные работники, пожилые, люди с инвалидностью или пациенты, придерживающиеся постельного режима.
Психологические факторы
Стресс, тревога и смена привычной обстановки могут стать неожиданной причиной запора. Механизм прост: при интенсивных переживаниях активируется симпатическая нервная система, которая подавляет перистальтику, останавливая движение каловых масс. Это эволюционный механизм — в состоянии стресса организм «отключает» процессы, не связанные с выживанием, включая пищеварение.
Психогенные запоры чаще возникают у людей с высокой тревожностью, мнительностью, склонностью к депрессии. Даже кратковременный стресс — споры, дедлайны, командировки — может нарушить ритм кишечника.
У некоторых пациентов запор становится реакцией на страх: например, во время поездки в незнакомое место они сознательно сдерживают стул из-за стресса или неудобства.
Возрастные изменения
С возрастом организм претерпевает физиологические изменения, которые увеличивают риск возникновения запоров. Среди них:
- снижение тонуса мышц брюшного пресса и тазового дна, которые влияют на сокращения кишечника;
- замедление сокращений гладкой мускулатуры кишечника;
- уменьшение выработки гормонов, регулирующих пищеварение, а также ферментов и желудочного сока, обеспечивающих переваривание пищи.
Из-за этих изменений запоры становятся частой проблемой у людей старше 60 лет. Ситуация усугубляется, если есть сопутствующие заболевания или принимаются какие-то лекарства.
Нарушение моторики кишечника
Ключевую роль в развитии запора играет расстройство двигательной функции кишечника — моторики. В зависимости от типа нарушения выделяют два основных состояния:
-
Атонический запор. Возникает из-за вялой, ослабленной перистальтики, когда мышцы кишечника не могут с достаточной силой продвигать каловые массы. Стул при этом обильный, плотный, оформленный. Дефекация происходит редко и сопровождается сильным натуживанием. Этот тип часто связан с малоподвижным образом жизни, возрастными изменениями, недостатком клетчатки и воды, а также с длительным подавлением позывов к дефекации.
-
Спастический запор. Вызван спазмами гладкой мускулатуры кишечника на отдельных его участках, которые создают функциональное препятствие для прохождения кала. Для него характерны схваткообразные боли в животе, вздутие, а стул выделяется небольшими порциями, часто в виде сухих, фрагментированных комков («овечий кал»). Основные причины — стресс, неврологические нарушения, эндокринные заболевания и синдром раздраженного кишечника.
В некоторых случаях может наблюдаться смешанный тип нарушения моторики или диссинергия мышц тазового дна, когда они не расслабляются должным образом во время дефекации.
Гормональные изменения
Запоры у беременных — частое явление, обусловленное как гормональными изменениями, так и механическим давлением растущей матки:
- Гормон прогестерон расслабляет гладкую мускулатуру матки для предотвращения сокращений, однако его действие распространяется и на кишечник: снижается тонус мышц кишечной стенки, перистальтика замедляется, кал задерживается. Это особенно заметно во втором и третьем триместрах, когда уровень прогестерона максимален.
- По мере увеличения матки она оказывает давление на брюшную полость, смещая и сдавливая петли кишечника. Это физически затрудняет продвижение каловых масс, особенно в толстой кишке. В третьем триместре давление усиливается, что может вызывать вздутие, ощущение переполнения и ложные позывы к дефекации.
Длительная задержка кала повышает вероятность геморроя, анальных трещин и интоксикации. Кроме того, усилия при дефекации могут спровоцировать гипертонус матки, особенно на ранних сроках. Из-за этих рисков запоры у беременных требуют осторожного подхода: многие слабительные противопоказаны, а самолечение может навредить.
Другая возможная причина запора — климакс. В период перименопаузы и менопаузы постепенное снижение выработки эстрогенов негативно сказывается на работе всего желудочно-кишечного тракта. Эстрогены влияют на чувствительность рецепторов кишечной стенки и тонус гладкой мускулатуры. Их дефицит может приводить к замедлению перистальтики и развитию атонических запоров. Ситуацию часто усугубляют возрастное снижение физической активности и сопутствующий прием лекарств.
Также многие женщины отмечают изменения характера стула в разные фазы цикла. Непосредственно перед началом месячных на фоне высокого уровня прогестерона может возникать склонность к запорам. После начала менструации, когда уровень гормона резко падает, нередко происходит нормализация стула или даже возникает послабление. Эти колебания являются вариантом нормы, но при выраженном дискомфорте требуют внимания.
Приём медикаментов
Некоторые лекарства влияют на нервную и мышечную системы ЖКТ, нарушая перистальтику и уплотняя стул. Особенно часто проблема возникает при приеме:
- опиоидных анальгетиков: связываясь с рецепторами в кишечнике, они замедляют перистальтику, увеличивая время прохождения кала;
- антидепрессантов: влияют на нейротрансмиттеры, регулирующие пищеварение, тормозят сигналы от нервов к мышцам кишечника, ослабляя его сокращения;
- антацидов с алюминием и кальцием: нейтрализуют желудочную кислоту, но снижают моторику кишечника, особенно при длительном применении;
- препаратов железа: оседают в слизистой оболочке кишечника, вызывая раздражение и приводя к формированию твердого стула;
- бета-блокаторов и диуретиков: ухудшают кровоснабжение кишечника и усиливают обезвоживание, что усугубляет запоры.
В некоторых случаях запор пропадает сразу после завершения приема препарата, а иногда сохраняется из-за нарушения микробиома. В таком случае нужно восстановить баланс бактерий в кишечнике.
Заболевания пищеварительной системы
Запоры часто становятся следствием хронических или острых заболеваний пищеварительного тракта. Вот основные причины, которые нарушают работу кишечника:
- Гастрит и гастродуоденит. Воспаление слизистой желудка или двенадцатиперстной кишки снижает выработку желудочного сока и ферментов, замедляя переваривание. Нарушается координация между отделами ЖКТ: пища застаивается в желудке, задерживаясь и в кишечнике. Также воспаление может угнетать нервные окончания, ответственные за стимуляцию перистальтики.
- Язвенная болезнь. Язвы в желудке или двенадцатиперстной кишке вызывают спазмы мышц и образование рубцов. Рубцовая ткань стягивает просвет кишки, создавая «узкое место», через которое кал проходит с трудом. Кроме того, боли при еде ведут к снижению аппетита и потребления клетчатки, что усугубляет ситуацию.
- Неспецифический язвенный колит (НЯК). Хроническое воспаление толстой кишки повреждает нервы и мышцы кишечной стенки. Воспалительные процессы нарушают координацию сокращений, а отек слизистой оболочки уменьшает просвет кишки. Запоры часто чередуются с диареей из-за неравномерного поражения кишки и нарушения водного баланса.
- Новообразования. Доброкачественные или злокачественные образования, такие как полипы, грыжи, онкологические опухоли, механически блокируют продвижение кала, особенно если они локализованы в толстой кишке. Раковые опухоли могут сужать просвет кишки, формируя барьер, а грыжи кишечника, паховой и брюшной полости — вызывать защемление участков кишечника, нарушая его моторику.
- Проктологические патологии. Боль при дефекации из-за трещин, свищей или узлов геморроя заставляет пациентов сознательно сдерживать стул. Это приводит к накоплению каловых масс в прямой кишке, их обезвоживанию и уплотнению. Со временем формируется порочный круг: чем дольше стул задерживается, тем сильнее повреждается слизистая оболочка.
- Синдром раздраженного кишечника (СРК). При СРК нарушается взаимодействие между нервной системой и кишечником. В случае запор-доминантного СРК снижается активность перистальтических волн, а кал задерживается в толстой кишке, теряя влагу. Часто сочетается с тревожными расстройствами, усиливающими проблему.
- Воспалительные заболевания кишечника. Хроническое воспаление кишечной стенки разрушает мышечные и нервные волокна, ослабляя сократительную способность кишки. Рубцовая ткань и сужения просвета кишки дополнительно затрудняют продвижение кала, провоцируя его закупорку.
- Дисбактериоз. Дисбаланс микрофлоры кишечника после антибиотиков или инфекций снижает выработку короткоцепочечных жирных кислот, необходимых для здоровой перистальтики. Запоры чередуются с диареей, сопровождаются вздутием, изменением цвета кала (серо-зеленый, белый) и зловонным запахом из-за гнилостных процессов.
- Гельминтозы. Глисты (аскариды, острицы) и их яйца блокируют кишечник, провоцируя воспаление и нарушение всасывания воды. Пациенты жалуются на боль, зуд в анусе и чередование запоров с поносами.
- Застой желчи. Нарушение оттока желчи приводит к недостаточному расщеплению жиров в кишечнике. Это ухудшает консистенцию стула, замедляет перистальтику и способствует уплотнению каловых масс.
- Долихосигма. Это врожденное удлинение сигмовидной кишки, при котором образуются дополнительные петли. В них часто задерживается и накапливается кал, что вызывает хронические запоры, особенно у детей.
- Панкреатит. Воспаление поджелудочной железы снижает выработку пищеварительных ферментов. Неполное переваривание пищи замедляет ее продвижение по кишечнику и может вызывать вздутие, метеоризм и запоры.
- Холецистит. Воспаление желчного пузыря нарушает процесс желчеотделения, что ухудшает переваривание жиров и моторику кишечника. Часто сопровождается болями в правом подреберье и склонностью к запорам.
Запоры, вызванные органическими патологиями, редко исчезают самостоятельно. Они требуют диагностики и лечения основного заболевания. Игнорирование симптомов может привести к осложнениям: каловой интоксикации, геморрою, непроходимости кишечника.
Другие патологии
Запоры могут быть связаны не только с заболеваниями ЖКТ, но и с нарушениями других органов и систем. Вот основные группы патологий, которые нарушают работу кишечника:
- Неврологические патологии. Поражение нервной системы (например, ДЦП, рассеянный склероз, болезнь Паркинсона) нарушает передачу сигналов от мозга к кишечнику. При рассеянном склерозе и при болезни Паркинсона почти у половины пациентов возникает заморозка кишечника: отсутствие позывов и слабые сокращения мышц. При периферических нейропатиях, которые часто возникают из-за диабета или алкоголизма, снижается чувствительность прямой кишки. Пациенты не ощущают позывов, кал задерживается, уплотняется и травмирует слизистую.
- Травмы и опухоли спинного мозга. Повреждение или сдавление спинного мозга блокируют нервные импульсы, останавливая перистальтику.
- Эндокринные нарушения. При гипотиреозе дефицит гормонов щитовидной железы замедляет метаболизм, включая моторику кишечника. Стул становится редким, сухим, сопровождается вздутием. При сахарном диабете высокий уровень сахара повреждает нервы кишечника, снижая чувствительность к позывам и скорость продвижения кала. Недостаток калия (гипокалиемия) или избыток кальция (гиперкальциемия) ослабляют мышечные сокращения кишечника.
- Системные болезни соединительной ткани. При склеродермии фиброзная ткань заменяет мышечные волокна кишечника, делая его стенку жёсткой и неспособной к сокращению. При дерматомиозите воспаление мышц и сосудов нарушает кровоснабжение кишечника, вызывая его атонию.
- Интоксикация организма. Любые токсины — от продуктов жизнедеятельности бактерий при употреблении испорченной пищи до отравления тяжёлыми металлами — угнетают перистальтику. Заболевания печени или почек усиливают интоксикацию, нарушая обмен веществ и функции кишечника.
- Психические расстройства. Тревожные расстройства, депрессия активируют симпатическую нервную систему, которая тормозит пищеварение. У пациентов с анорексией ограничения в питании и страх усугубляют дефицит клетчатки и жидкости.
Как и в случае с болезнями ЖКТ и кишечника, эти патологии требуют не просто устранения симптомов, а диагностики и лечения основного заболевания.
Симптомы запора
Основной признак запора — снижение частоты дефекаций. О проблеме можно говорить, если опорожнение кишечника происходит менее 3 раз в неделю.
Также важна консистенция кала: при запоре он выходит в виде сухих комочков или твердых фрагментов. Иногда возникает так называемый запорный понос: после выхода твердых масс кишечник опорожняется жидким калом, иногда с примесью слизи.
Третий важный пункт — боль и дискомфорт при дефекации. При запоре характерны:
- чрезмерное натуживание;
- ощущение неполного опорожнения кишечника;
- болезненность, особенно при анальных трещинах или геморрое.
Дополнительные симптомы зависят от длительности и причины нарушения. Часто встречаются метеоризм, вздутие и урчание, отрыжка, неприятный запах изо рта, боль в пояснице, копчике или животе, редко — тошнота и рвота. Могут возникать зуд и сыпь, бессонница, слабость, проблемы с аппетитом, отеки, потливость. Из-за влияния на нервную систему появляется раздражительность, усталость. При хроническом состоянии возможен набор веса.
Диагностика
Чтобы определить причину запора, врач проводит комплексную диагностику. Врач начинает с беседы, чтобы выявить частоту и характер стула, продолжительность симптомов, сопутствующие признаки. Также во время сбора анамнеза он узнаёт, какие факторы могли привести к проблеме: как вы питаетесь, какого образа жизни придерживаетесь, есть ли хронические болезни, употреблялись ли недавно медикаменты.

После проводится физикальный осмотр. Пальпация живота выявляет болезненность, вздутие, уплотнения, а аускультация оценивает перистальтику кишечника.
В редких случаях выполняют ректальное исследование: это помогает определить тонус сфинктера, наличие каловых камней или патологий прямой кишки.
Если причина запора не очевидна, назначают анализы и инструментальные исследования. Наиболее распространенные методы диагностики:
- копрограмма: исследует состав кала — выявляет непереваренную пищу, слизь, кровь, признаки воспаления;
- анализ кала на дисбактериоз: оценивает баланс полезной и патогенной микрофлоры;
- анализ кала на гельминты и простейшие: исключает паразитарные инвазии;
- биохимический анализ крови: проверяет уровень электролитов (калий, кальций), функцию печени, почек, щитовидной железы;
- анализ крови на гормональный профиль: ТТГ, Т4 свободный — для исключения гипотиреоза; инсулин, глюкоза — при подозрении на диабет;
- анализ крови на воспаление: С-реактивный белок, общий белок, альбумин — для выявления системного воспаления (например, при болезни Крона);
- УЗИ брюшной полости: выявляет аномалии органов ЖКТ, опухоли, грыжи;
- колоноскопия: эндоскопический осмотр толстой кишки с возможностью взятия биопсии при подозрении на воспалительные заболевания или рак;
- рентген или ирригоскопия с контрастом: определяет сужения, опухоли, замедление транзита кала;
- аноскопия и ректоскопия: исследует прямую кишку на наличие геморроя, трещин, полипов.
Могут выполняться и более специфические исследования: трансректальная ультрасонография, тесты на нейропатию, сцинтиграфия и манометрия прямой кишки, КТ и МРТ. Чаще всего их назначают специалисты узкого профиля при подозрении на патологии.
Как лечить запор
Эффективное лечение запора требует четырех ключевых компонентов: коррекции питания, изменения образа жизни, нормализации психологического фона и, при необходимости, медицинской помощи. Рассмотрим ключевые направления.
Питание
Правильный рацион — фундамент борьбы с запорами. Включите в меню продукты, богатые клетчаткой и пробиотиками:
- овощи и фрукты: свекла, морковь, яблоки, груши, киви;
- цельнозерновые продукты: овсянка, киноа, хлеб из цельного зерна, гречка;
- бобовые: чечевица, нут, фасоль в умеренных количествах, чтобы избежать метеоризма;
- сухофрукты: чернослив, курага — натуральные стимуляторы перистальтики;
- кисломолочные продукты: кефир, йогурт с живыми культурами.
Пейте 1,5–2 л воды в день, особенно при физической активности или в жару. Отдавайте предпочтение травяным чаям, компотам из сухофруктов без сахара и зеленому чаю. Избегайте обезвоживания — оно усиливает запор.
Ограничьте белый хлеб, рис, манную кашу, фастфуд, жирное мясо, копчености: все эти продукты нарушают микрофлору. Также вреден алкоголь, приводящий к обезвоживанию.
Рекомендации насчет кофеина зависят от особенностей организма: некоторым он мешает опорожнять кишечник, а некоторым помогает. Понаблюдайте за тем, как кофе или крепкий чай влияют на вас, и не злоупотребляйте даже при положительном эффекте.
При хронических запорах, связанных с заболеваниями ЖКТ, диету подбирает врач. Индивидуальные непереносимости (лактоза, глютен) требуют строгого контроля.
Образ жизни
Регулярность — залог здорового пищеварения. Приучите организм к расписанию: постарайтесь опорожнять кишечник в одно и то же время, например, после пробуждения или завтрака.
Другая важная рекомендация — физическая активность. Будут полезны:
- прогулки на свежем воздухе;
- йога и растяжка;
- плавание;
- упражнения для укрепления мышц живота.
Пробуйте разные виды нагрузок, чтобы найти то, что будет вам по душе. Если есть проблемы со здоровьем, остановитесь на лечебной физкультуре: она щадяще укрепляет организм.
Психологическая поддержка
Эмоциональное напряжение — частая причина функциональных запоров. На помощь придут дыхательные практики, медитация, ароматерапия и работа с тревогой, минимизация стресса.
Если вы не справляетесь самостоятельно, обратитесь к психотерапевту.
Консервативная терапия
Если изменения в образе жизни не приносят результата, врачи рекомендуют препараты:
- слабительные способствуют опорожнению кишечника;
- пробиотики и пребиотики восстанавливают баланс микрофлоры;
- спазмолитики снимают боль и спазмы;
- ферменты ускоряют переваривание пищи.
Если причина запора заключается в болезни, врач подбирает подходящее лечение.
Растительный препарат «Фитомуцил Норм Плюс» мягко стимулирует перистальтику, не вызывая привыкания. Средство содержит два типа клетчатки: оболочка семян подорожника увеличивает объём каловых масс, а японские волокна «Файберсол» питают полезные бактерии, укрепляя иммунитет кишечника. «Фитомуцил Норм Плюс» подходит для длительного применения, может применяться при беременности и в юном возрасте.
Хирургическое лечение
Операция — это последнее решение, применяемое при органических патологиях и тяжелых функциональных нарушениях. Главные методы — удаление участка кишечника или образований на нем, если это возможно.
Профилактика
Чтобы снизить риск запоров, важно придерживаться простых правил:
- Питайтесь правильно. Ешьте овощи, фрукты, цельнозерновые крупы, кисломолочные продукты. Пейте 1,5–2 л воды в день, избегайте обезвоживания. Ограничьте фастфуд, жирное мясо, сладости.
- Будьте активны. Делайте зарядку, ходите пешком, избегайте долгого сидения.
- Соблюдайте режим. Завтракайте регулярно, приучите кишечник к определённому времени дефекации.
- Следите за здоровьем. Проходите осмотры у гастроэнтеролога, особенно при хронических заболеваниях. Вовремя лечите любые патологии. Обсуждайте с врачом побочные эффекты принимаемых препаратов.
Даже маленькие изменения в рутине помогут сохранить здоровье кишечника на годы.
Важно проконсультироваться с врачом по поводу лечения запора. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
Шелыгин Ю. А., Алексеенко С. А., Ачкасов Е. Е. , Ачкасов С. И. Клинические рекомендации. Колопроктология // Москва, ГЭОТАР-Медиа. — 2020.
Ивашкин В. Т., Лапина Т. Л. Гастроэнтерология. Национальное руководство. Краткое издание // Москва, ГЭОТАР-Медиа. — 2018.
Шульпекова Ю. О. Алгоритм лечения запора различного происхождения // РМЖ. — 2007. — №15. — С. 1165–1172.
Минушкин О. Н. Хронический запор (определение, эпидемиология, диагностика): современная медикаментозная терапия // Медицинский Совет. — 2015 — № (13). — С. 100–105.
Деговцов Е. Н., Трухан Д. И., Никоненко В. А., Косенок В. И. Синдром запора в хирургической практике: актуальные аспекты диагностики и лечения // Амбулаторная хирургия. — 2020. — № 1-2. — С. 46–56.